Anziani malati cronici: il peso grava sulle spalle delle famiglie.
Presentato l’XI Rapporto sulle politiche della cronicità di Cittadinanzattiva
Se in famiglia c’è un anziano malato cronico, sono guai, non solo economici. Parliamo di migliaia di persone: in Italia nel 2011 (dati Istat) oltre il 50% di chi ha tra i 65 e i 74 anni di età ha almeno una patologia cronica e, di questi, solo il 30% dichiara di essere in buona salute. Il 12,2% degli ultrasessantacinquenni vive uno stato di povertà relativa e il 5,4% di povertà assoluta.
A far luce sulle problematiche dell’assistenza socio-sanitaria agli anziani malati cronici, e sull’inevitabile risvolto sulle loro famiglie, è l’XI Rapporto nazionale sulle politiche della cronicità “Emergenza famiglie: l’insostenibile leggerezza del Welfare”, presentato oggi a Roma dal CnAMC (Coordinamento nazionale delle Associazioni dei Malati Cronici) di Cittadinanzattiva. Il Rapporto nasce da dati acquisiti da 28 delle 86 associazioni nazionali, rappresentative di oltre 100 mila cittadini affetti da patologie croniche.
Ad occuparsi della cura ed assistenza all’anziano malato cronico è, in più della metà (56%) dei casi, un solo nucleo familiare. Ciascuna famiglia dedica mediamente all’assistenza del familiare anziano oltre 5 ore al giorno. Tale situazione, in circa il 93% dei casi, non permette ai componenti delle famiglie di conciliare l’orario lavorativo con le esigenze di assistenza, al punto che oltre la metà (53,6%) segnala licenziamenti e mancati rinnovi o interruzioni del rapporto di lavoro. A tutto ciò va aggiunta la difficoltà crescente di fronteggiare i costi legati alla cura dell’anziano malato cronico. Solo per fare alcuni esempi, le famiglie mediamente spendono in un anno circa 8.500 euro per il supporto assistenziale integrativo alla persona (badante), 3.700 euro per lo svolgimento di visite, esami o attività riabilitativa a domicilio. Quasi 14 mila euro, in media, è il costo per la retta delle strutture residenziali e/o semiresidenziali.
Spese annuali (in media) sostenute privatamente da una famiglia con un anziano malato cronico
Badante |
8.488 € |
|
Visite specialistiche o attività riabilitative a domicilio |
3.718 € |
|
Acquisto di protesi ed ausili |
944 € |
|
Retta delle strutture residenziali e/o semiresidenziali |
13.946 € |
|
Visite specialistiche effettuate in regime privato o intramurario |
855 € |
|
Esami diagnostici effettuati in regime privato o intramurario |
1.034 € |
|
Acquisto di farmaci necessari e non rimborsati dal SSN |
1127 € |
|
Acquisto di parafarmaci (es. integratori alimentari, dermocosmetici, creme, pomate , lacrime artificiali, ecc.) |
1297 € |
Fonte: XI Rapporto CnAMC – Cittadinanzattiva
Secondo i dati diffusi dalla Corte dei Conti, inoltre, proprio nelle Regioni dove è più critica l’offerta assistenziale, vi è anche una maggiore incidenza di ticket sanitari (diagnostica, specialistica e farmaci) e maxialiquote, con valori procapite relativi al 2011 che oscillano tra i 181 euro del Lazio e i 43 euro del Trentino Alto Adige.
“E’ inaccettabile e ai limiti della costituzionalità: lo Stato si sta tirando indietro rispetto alle responsabilità in materia di assistenza sanitaria e sociale, e il peso di tutto ciò, ormai insostenibile, è scaricato completamente sulle spalle e sulle tasche delle famiglie. Dopo il taglio di 25 miliardi e 500 milioni di euro alla sanità maturato negli ultimi anni, comprensivi della previsione delle risorse che saranno sottratte con la legge di stabilità, e l’azzeramento dei Fondi a carattere sociale, ora si parla di tassare le pensioni e gli assegni di invalidità: saremmo davvero alla fine delle politiche sociali nel nostro Paese”. È quanto afferma Tonino Aceti, responsabile nazionale del CnAMC di Cittadinanzattiva. “Oggi sono concretamente a rischio la garanzia dei Livelli Essenziali di Assistenza e il mantenimento dei servizi e degli interventi sociali dei Comuni, con particolare riguardo a quelli del Mezzogiorno. L’imposizione dell’IRPEF sulle indennità d’invalidità civile, oltre ad essere una misura insopportabile per i cittadini, sembra essere in contrasto con la natura delle stesse indennità: come ha ricordato la Corte di Cassazione, con l’ordinanza del 26 giugno 2012, l’assegno di invalidità costituisce “una provvidenza destinata non già a integrare il minor reddito dipendente dalle condizioni soggettive, ma a fornire alla persona un minimo di sostentamento, atto ad assicurarne la sopravvivenza”. Se si arriva a tassare anche le minime forme di sostentamento, non già i privilegi di pochi, siamo davvero alla frutta”.
Fuori dall’ospedale, il vuoto dell’assistenza territoriale
Se il paziente anziano viene dimesso dall’ospedale, in un terzo dei casi è la famiglia ad occuparsi di tutto, senza aver ricevuto alcun orientamento. Per il 52% delle Associazioni, il medico di medicina generale fornisce solo le indicazioni degli uffici a cui rivolgersi, ma poi devono provvedere i familiari; e solo per il 15% di esse, il medico di famiglia fa tutto il necessario dopo le dimissioni.
Nel 76% dei casi, contestualmente alle dimissioni ospedaliere, non viene attivata l’assistenza domiciliare. In due casi su tre, il medico di famiglia non interagisce con ASL e Comuni per l’attivazione dei servizi socio sanitari e per il 70% delle Associazioni non si integra con lo specialista. Riguardo all’assistenza domiciliare integrata (ADI), il 65,3% lamenta difficoltà nell’attivarla, il 50% la scarsa integrazione tra gli interventi di tipo sanitario e di tipo sociale e un numero di ore insufficiente.
Quasi nessuno è soddisfatto dell’assistenza che riceve a casa: solo il 27% la considera mediamente adeguata, e per il restante 73% essa è inadeguata.
Sull’assistenza domiciliare integrata, è marcata la variabilità regionale: 1,5% di anziani trattati in Sicilia, nel 2010, a fronte dell’ 11,6% dell’Emilia Romagna. Stessa variabilità per la spesa pro capite per interventi e servizi sociali: si va dai 25,5 euro della Calabria ai 269,3 euro della Valle D’Aosta; con riferimento ai Comuni, si passa dagli 88 euro pro capite di Napoli ai 434 euro di Trieste.
Per accedere all’assistenza residenziale e semiresidenziale, il primo problema segnalato sono i tempi di attesa eccessivamente lunghi: il 39% afferma che si aspetta tra i 3 e i 6 mesi, il 13% attende anche più di 6 mesi.
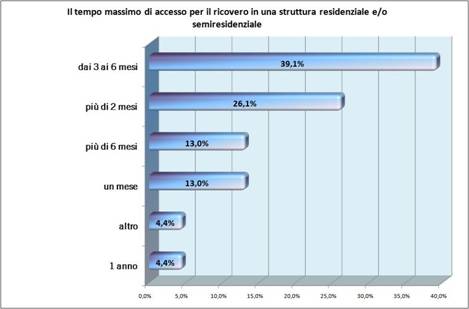
Fonte: XI Rapporto CnAMC – Cittadinanzattiva
Secondo gli ultimi dati del Ministero della Salute relativi al 2009, la disponibilità di posti letto per le strutture residenziali e semiresidenziali è caratterizzata da una profonda difformità regionale: si passa dagli 897 posti letto per 100.000 abitanti della Provincia Autonoma di Trento ai 59 posti letto della Sicilia. Il 79% delle Associazioni ritiene del tutto mediocre l’assistenza ricevuta e poco meno della metà (43,5%) segnala la presenza di forme di maltrattamento: si parla di abbandono del paziente (70%), trascuratezza dell’igiene (70%), forme di aggressività (60%), presenza di piaghe da decubito (60%), malnutrizione (40%), disidratazione (30%) e, nel 10% dei casi, perfino contenzione.
Lunghi tempi anche per gli interventi chirurgici: il 30% dichiara di arrivare ad attendere da tre mesi ad un anno, mentre nella maggioranza dei casi (40%) si attendono almeno 2 mesi. Stessa cosa accade per le visite specialistiche: l’attesa media (28,5%) è di più di due mesi, ma si arriva ad attendere anche più 6 mesi (14,2%).
Farmaci
L’incidenza dei ticket tra il 2007 e il 2011 è praticamente più che raddoppiata, passando rispettivamente da 539 a 1337 milioni di euro.
La metà dei malati non accede all’innovazione farmaceutica. Gli iter nazionali e regionali di approvazione ritardano fortemente l’accesso alle terapie, come dimostrano i dati del Rqpporto.
Il 55,2% delle Associazioni denuncia tempi eccessivamente lunghi per l’immissione in commercio e la rimborsabilità di alcuni farmaci a livello nazionale. Particolari difficoltà di accesso vengono segnalate dal 61,5% delle Associazioni relativamente alle terapie innovative.
I tempi di inserimento dei farmaci all’interno dei prontuari terapeutici regionali sono molto diversi. Si passa dai 145 giorni dell’Umbria ai 284 giorni del Lazio. A queste tempistiche va aggiunto il tempo medio di 226 giorni necessari all’AIFA per procedere con l’Autorizzazione e la contrattazione del prezzo di rimborso. È emblematico l’esempio dei nuovi farmaci per il trattamento dell’epatite C tutt’oggi ancora non disponibili per i cittadini, nonostante siano ormai passati oltre 14 mesi da quando l’AIFA ha ricevuto i documenti per la loro registrazione; stesse lungaggini per i nuovi farmaci per il trattamento della fibrillazione atriale il cui dossier registrativo è stato inviato ad AIFA da circa 16 mesi e ad oggi ancora non sono fruibili. Le Commissioni regionali del farmaco non garantiscono la partecipazione dei rappresentanti delle organizzazioni civiche e il loro processo decisionale è poco trasparente e accessibile ai cittadini.
L’odissea dei cittadini per accedere all’invalidità civile
L’iter per l’accertamento dell’invalidità civile e della L.104/92, nonostante l’informatizzazione e la semplificazione prevista dalla legge 102/2009, è ancora per il 72% dei cittadini eccessivamente complesso e lungo. Il 48% segnala l’assenza del medico INPS e, di conseguenza, la necessità di sottoporsi a doppia visita (presso la Asl e presso l’INPS) denunciata dal 60% delle Associazioni. Il 43,5% ha assistito a convocazioni a visita avvenute con modalità non previste dalla Legge: 66,6% con lettera semplice, 41,6% con una telefonata, 33,3% attraverso sms. Ben l’80% ritiene inoltre che i criteri di accesso alle indennità di accompagnamento siano stati ingiustamente inaspriti.
Anziani, la sensazione di esser lasciati soli
Troppo spesso assistiamo a situazioni di disagio psicologico ed abbandono dell’anziano, forse più dolorose della patologia. Il suo stato di salute è valutato quasi esclusivamente sotto il profilo clinico, come denuncia circa il 90% delle Associazioni; largamente sottovalutato l’aspetto psicologico considerato solo nel 20% dei casi.
Se assistiti a casa, due anziani su tre avvertono come problematica la mancanza di socialità. Ed anche in ospedale, un contesto in cui a prima vista sembrerebbe che non manchi il contatto umano, circa un anziano su tre denuncia la carenza di socialità. Il 70% delle Associazioni lamenta la mancanza dello psicologo nelle equipe che erogano l’assistenza domiciliare, così come nella stessa percentuale quelli che si sentono abbandonati nelle strutture residenziali.
La sottovalutazione del dolore
I medici di medicina generale non si impegnano come dovrebbero, e come soprattutto sancisce la legge 38/2010, nella lotta contro il dolore. Come denuncia l’XI Rapporto CnAMC, il 46,4% dei MMG non registra il dolore nell’anziano, il 28,6% lo sminuisce, il 25% lo registra solo se acuto. In ospedale, il dolore è registrato regolarmente solo per il 7% delle Associazioni, per il 20% non è mai registrato, e per oltre un terzo (35,7%) viene sminuito o registrato solo se acuto. Situazione pressoché analoga nelle strutture residenziali, dove il dolore è sminuito per oltre la metà delle Associazioni e viene regolarmente misurato solo per l’8,7% di esse.
Le principali proposte
- Stop ad ulteriori tagli alle risorse per l’assistenza sanitaria e sociale;
- definire e approvare i Livelli Essenziali di Assistenza Sociale (LIVEAS);
- rifinanziare i Fondi nazionali a carattere sociale, con particolare riguardo al Fondo Nazionale per le Politiche sociali;
- riorganizzare, potenziare e avviare un’attività di valutazione dell’assistenza sanitaria territoriale. In particolare si auspica per i MMG la diffusione della medicina associativa e la completa informatizzazione. Per l’assistenza domiciliare integrata, per l’assistenza residenziale e semiresidenziale, nonché per la riabilitazione, si auspicano livelli uniformi di offerta assistenziale su tutto il territorio nazionale;
- eliminare i Prontuari Terapeutici Ospedalieri Regionali vincolanti, al fine di garantire uniformemente i LEA definiti dall’AIFA in ambito farmaceutico;
- aggiornare l’elenco ministeriale delle patologie croniche e invalidanti, l’elenco delle patologie rare, nonché il nomenclatore tariffario dei presidi, delle protesi e degli ausili.













